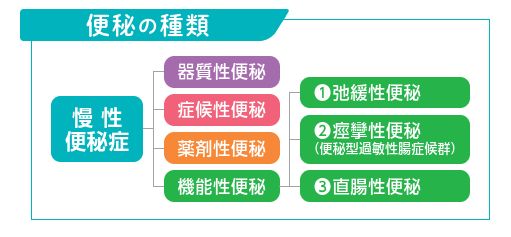
循環器内科 医長
金子 優作
冠動脈疾患とはどのような病気ですか?
「冠動脈」は心臓に酸素や栄養を送る血管のことです。この冠動脈の壁の内側にコレステロールや血のかたまりがたまり、血管が狭くなったり詰まったりすると、心臓の収縮を担当する筋肉が酸素不足となり、その働きが弱まるようになります。おおまかに冠動脈が急激に閉塞した状態を「心筋梗塞」、血管が狭くなり、血流が一時的に不十分となる状態を「狭心症」と呼びます。そして、冠動脈にこのような障害が起こった状況を総合的に「冠動脈疾患」と呼びます。心筋梗塞や狭心症では、胸の中心付近が圧迫され締め付けるような強い痛みを感じるのが典型的な症状ですが、みぞおちのあたりに漠然とした痛みを感じることや、のどやあご、左肩や左腕、背中、歯が痛む場合もあります。心臓は眠っている間も休まず全身に血液を循環させている重要な臓器ですので、冠動脈疾患になり心臓の働きが脅かされると、命にかかわることがあります。実際に突然死の原因として、わが国で最も多いのが冠動脈疾患と言われています。検査について
実際に冠動脈が狭窄をしているかを確認するためにはいくつかの検査がありますが、「冠動脈CT検査」は(図①)のように、どれくらい狭窄しているかだけでなく、冠動脈の走行や、プラークの性状について評価することができます。当院では2025年5月より最新型320列CT装置が稼働し、これまでの64列CT装置よりも良好な画像をより少ない線量と造影剤量で実現できるようになりましたので、今まで検査が辛かった方にとっても短時間で正確な評価をすることが可能になりました。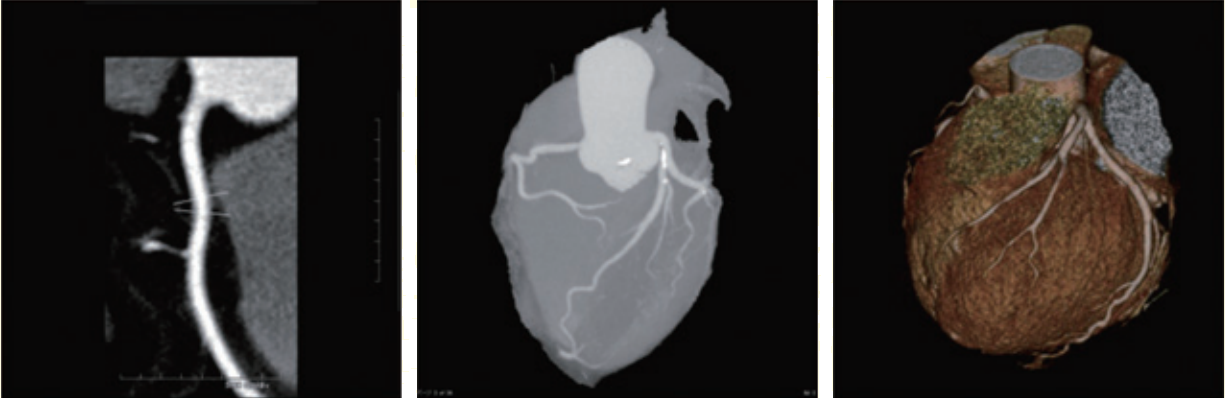
△図① 冠動脈CT画像 日本循環器学会ガイドラインより
治療について
カテーテル治療(PCI)は足の付け根や手首などの血管から、カテーテルという医療用の細く柔らかいチューブを差し込んで、冠動脈の狭くなった部分を治療する方法です。局所麻酔で行えるため、全身麻酔での手術に比べると患者さんの負担は少ないという利点があります。カテーテル先端につけたバルーンで血管を押し広げるバルーン拡張(図②)や、再び冠動脈が細くなるのを予防するためにステントと呼ばれる器具を留め置きする治療があります。非常に硬くなった血管などではこれまでのバルーンだけではうまく治療できない場合もありますが、当院ではこのような従来の治療法では難しい場合でも「ロータブレーター」や「ダイヤモンドバック」、「ショックウェーブ」「DCA(方向性冠動脈粥腫切除術)」といった補助的なデバイスを使用して有効な治療ができる設備が整っており、いろんな方の冠動脈の病状にあわせて安全かつ最適なカテーテル治療が選択できるようにしています。最近胸の症状が気になる場合や、動脈硬化が気になる場合も循環器内科の医師もしくはかかりつけ医に相談していただければと思います。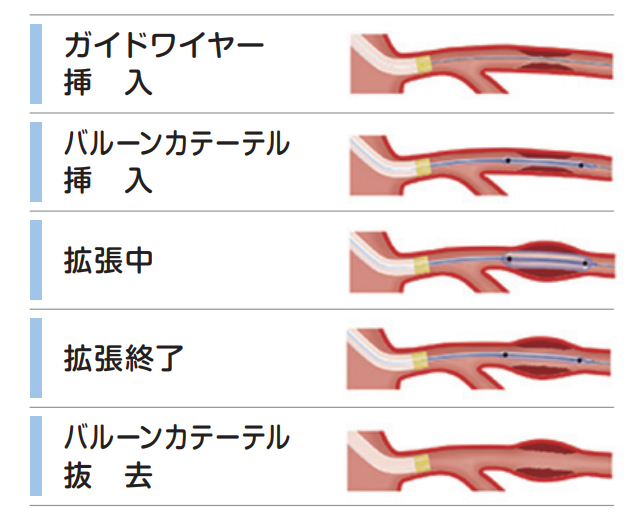
△図② カテーテル治療の原理
インフォームドコンセントのための心臓・血管病アトラスより