内科 主任部長
中森 診
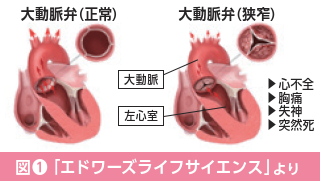
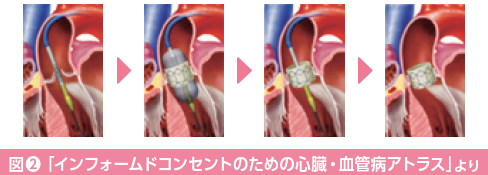
心不全とは、心臓が悪いために、息切れやむくみが起こり、だんだん悪くなり、生命を縮める病気です。心不全の原因は狭心症や心筋梗塞のほか、心臓の筋肉に障害が起こる心筋症、心臓の弁に障害のある心臓弁膜症などですが、高血圧の人は心臓肥大を生じて心不全になりやすいと言われています。日本循環器学会「急性・慢性心不全診療ガイドライン(2017年改訂版)」では、心不全にA~Dの4つのステージが定められています。
心不全について
◎ステージA
心不全の危険因子を抱えている段階で、糖尿病や高血圧など心不全悪化の原因になる危険因子を抱えているものの、心臓の働きは正常で心不全症状もありません。
◎ステージB
心臓の働き異常(心臓肥大、心拍出量低下)などが出てきた段階で、心不全の原因になる心筋梗塞、弁膜症、不整脈などを発症していますが、まだこの段階では心不全症状はありません。
◎ステージC
心臓の働きの異常により、息切れ、むくみ、疲れやすさなどの症状が現れた時で、心臓の働きの異常に応じて治療薬が異なります。
◎ステージD
心不全が進行して治療が難しくなった段階です。
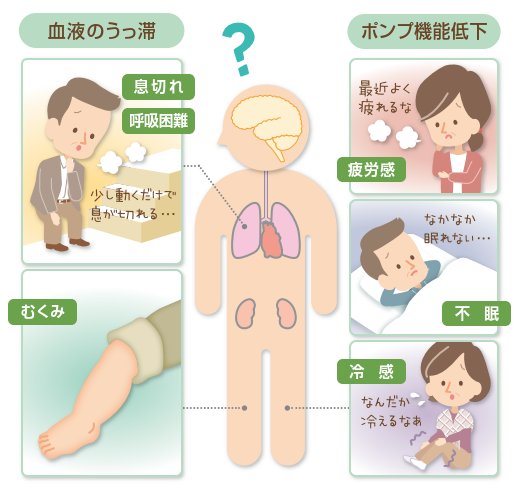
心不全の症状には、収縮機能(血液を送り出す機能)が低下して十分な血液を送り出せないことから起こる症状と、拡張機能(全身の血液が心臓に戻る機能)が低下して血液がうっ滞することによって起こる症状があります。ポンプ機能低下による症状は、疲労感、不眠、冷感などがあり、血液のうっ滞による症状は、息切れ、呼吸困難、むくみなどがあります。心不全には、急性心筋梗塞などにより急激に心臓の働きが悪くなり、命の危機にさらされることもある「急性心不全」と、徐々に進行して心不全の状態がずっと続く「慢性心不全」があり、慢性心不全は急に悪くなって急性心不全となることもあり、入院のたびに全身状態が悪化していきます。
最初のうちは、階段や坂道などを登ったときにだけ息が切れる程度ですが、進行すると少し身体を動かすだけでも息苦しくなります。さらに悪化すると、じっとしていても症状が出るようになり、夜中に寝ている時でも咳や息苦しさで寝られなくなります。最近、収縮機能が正常の心不全(拡張不全)が多いことがわかってきました。静脈や肺、心臓などに血液が溜まりやすくなってしまうもので、有効な治療法が限られます。また、高齢者では自覚症状が現れにくく、息切れがあっても、「歳だから仕方がない」などと見過ごし易いため、放置したまま悪化してしまい、夜中に呼吸困難を起こして救急搬入される患者さんも少なくありません。
息切れや動悸は、狭心症や不整脈など、ほかの心臓の病気が隠れていることもありますので、今までできていた動作ができなくなった、急に体重が増えた、動悸や息切れを感じるときには、心不全の可能性がありますので早めにかかりつけ医に相談して下さい。