腎臓・泌尿器科 医長
中尾 美奈子
女性にとって「泌尿器科」とは?「男性医師・男性患者が多い」「恥ずかしい」「敷居が高い」といった診療科のイメージが強いと思います。しかし実際の診療においては患者さんの約半数は女性です。
女性医師の割合も 3.5%(2004年)→ 8.9%(2023年)まで増加しているデータがありますし、当院では現在2名の泌尿器科専門医が勤務しております。そんな「女性泌尿器」の領域についていくつかご紹介いたします。
尿失禁
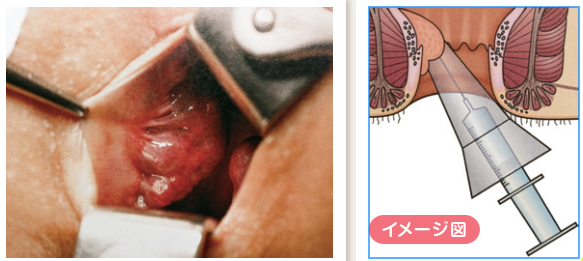
自分の意思とは関係なく尿が漏れてしまうことを「尿失禁」といいます。中年期以降の女性の4割以上が経験しているとされますが羞恥心のため受診されない方がたくさんおられます。腹圧性尿失禁、切迫性尿失禁、溢流性尿失禁、機能性尿失禁、混合性尿失禁など様々な種類に分類されます。特に腹圧性尿失禁は出産経験のある女性に多く、QOLを下げる要因となっています。1時間パッドテストで重症度の診断を行い、軽症であれば骨盤底筋体操、体重コントロールや運動などの生活指導、薬物療法(クレンブテロール塩酸塩)、重症であれば手術療法をお勧めします。手術療法は中部尿道を膣壁側から支持することにより腹圧上昇時の尿失禁を防ぐメッシュ手術が広く行われています。
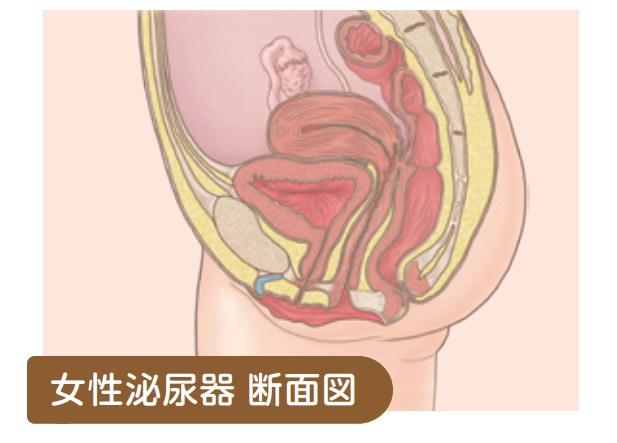
骨盤臓器脱
膣前壁、膣後壁、膣円蓋(子宮頸部/子宮)または膣子宮摘出後の膣断端の下垂のことを骨盤臓器脱といいます。下垂する臓器によって膀胱瘤、直腸瘤、子宮脱、膣断端脱などに分類されます。異物感、排尿困難、排便困難などの症状を来し、非常に不快な感覚を覚えます。また膀胱瘤は悪化すると両側尿管狭窄から無尿や尿路感染を繰り返したり、直腸瘤はひどい便秘となることもあります。臥位では 引っ込むものの長時間の立位や歩行や努責などで脱出します。診断は視診や内診によるPOP-Qスコアでステージングを行います。軽度であれば骨盤底筋体操やペッサリーリング留置での整復を行います。重度であれば手術療法をお勧めします。手術療法には膣壁形成術やTVM(Tension-free Vaginal Mesh)、腹腔鏡下/ロボット支援腹腔鏡下仙骨固定術(LSC/RASC)があり、年齢や脱出の程度によって手術適応を決定します。
その他にも膀胱炎や排尿障害など一般的な泌尿器疾患も女性特有の原因が認められることもあります。一つ一つの症状を丁寧に診察し、診療にあたっております。お困りのことがありましたらぜひご相談ください。