診療に関すること::内科
糖尿病の最近の診断、治療について
(この記事は2015年7・8月号の西陣病院広報誌『西陣病院だより』に掲載したものです)

内科 矢野 美保
平成24 年国民健康・栄養調査によると、「糖尿病が強く疑われる人」は約950 万人、「糖尿病の可能性を否定できない人」は約1100 万人と両者の合計は約2050 万人にのぼっています。糖尿病は、放置すると、眼・腎臓・神経などに細小血管合併症を引き起こします。また、脳梗塞や心筋梗塞などの動脈硬化症も進行させます。糖尿病について理解を深めていただくために、最近の診断・治療について説明します。
まずは、糖尿病の診断ですが、2010 年より診断基準は変更されています。①空腹時血糖値126mg/dl 以上、ブドウ糖負荷試験(OGTT)2時間値200mg/dl以上、随時血糖値200mg/dl以上、②HbA1c 6.5%以上で、①が2 回、あるいは①+② が認められた場合に診断されます。また、HbA1c は2012 年4 月より日常臨床でも国際標準値に統一され、従来(JDS)の値に0.4%を加えた値になりました。2014 年からはNGSP 値のみの表記となっているため、以前の血液検査と比較するときは注意をしてください。
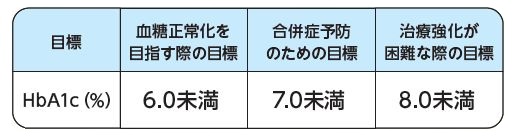
日本人の2 型糖尿病患者さんを対象としたある調査において、過去1~2 ヶ月の血糖の平均値を反映する臨床検査値であるHbA1c が6.9% 未満であれば細小血管合併症の出現する可能性が少ないことが報告されています。また世界的には大規模な臨床研究が行われ、その結果に基づいて合併症予防のための管理目標値として、HbA1c 7% 未満を推奨しています。これに基づいて、2013年より、血糖の管理目標が下記のように変更されました。
次に最近の治療薬の説明をします。昨年春より、SGLT2阻害薬が発売されています。血液中の過剰な糖を尿中に排出させることで血糖値を改善させる薬剤で、低血糖リスクの減少、体重減少効果が期待されています。ただし、高齢者や利尿剤を併用しているなど、脱水傾向になりやすい方には適しません。また、合併症としては、尿糖が多いための尿路感染、また、薬疹の報告なども認められています。現在すでに内服を開始しておられる方も、夏は特に脱水予防のために水分(お茶や水)補給をしっかりとしてください。
インクレチン関連薬も現在、DPP4 阻害薬は内服、GLP-1 受容体作動薬は注射薬として発売されています。インクレチンとは食事を摂取したときに十二指腸や小腸から分泌されるホルモンで代表的なものにGLP-1 があり、血糖値が上昇すると膵臓からインスリン分泌を促す、高血糖時に血糖を上昇するグルカゴン分泌を抑える作用があります。インクレチンは体内でDPP4 という酵素によって分解され、その効果は数分しか持続しなかったため、DPP4 の働きを妨げてインクレチンの働きを助ける薬剤のDPP4阻害薬ができました。DPP4 阻害薬は以前、併用薬が限られていましたが、今はインスリンも含めて併用可能となっているものが多くなり使用しやすくなっています。DPP4 阻害薬、GLP-1 作動薬の中には週1回のものも最近でてきており、毎日の内服・注射が困難な方にも適応範囲が拡大しつつあります。インスリンも持効型のインスリンのうち、効果持続時間が24 時間以上のものも発売、今後、低血糖頻度が改善したインスリンも開発中です。
どの薬を投与されている方でも、基本は適切な食事療法、運動療法が必要で、内服で血糖値が安定しているからといって食事療法を怠っていると、1年ほどしてから、効果がなくなるといった報告もあります。くれぐれも注意してください。
| Copyright 2015,07,01, Wednesday 12:00am administrator | comments (x) | trackback (x) |